Stj Dr Şura Nur Başpınar, Stj Dr Olcay Aslan, Prof Dr Ahmet Dobrucalı.
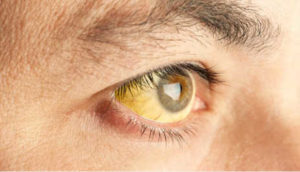
 Kaşıntı (tıbbi adıyla pruritus) bir çok nedene bağlı olabilir ve aslında bir hastalık olmayıp bir belirtidir. Kaşıntı 6 haftadan uzun sürdüğünde kronik kaşıntı olarak adlandırılır. Birçok deri hastalığında (cilt kuruluğu, fazla terleme, mantar, uyuz, egzema vb), allerjik hastalıklarda, bağırsak paraziti varlığında, değişik organ sistemi hastalıklarında (böbrek, tiroid, karaciğer, kan hastalıkları, lenfoma, karsinoid sendrom vb), güneş yanıklarında, böcek/sinek ısırması vb hallerde, bazı ilaç ve gıdaların (özellikle kabuklu deniz ürünleri) tüketimi sonrasında vücutta genel veya lokal kaşıntı olabilir. Dolayısıyla her kaşıntının altında bir karaciğer hastalığına bağlı değildir. Karaciğer ve safra yolları hastalıklarında görülen kaşıntı ise genellikle safra yollarında hasarlanma ve buna bağlı olarak safra akımında bozulma ile giden karaciğer hastalıklarında (kolestatik karaciğer hastalıkları ve infiltratif karaciğer hastalıkları) ve karaciğer dışı safra yollarının taş veya tümör gibi nedenlerle tıkandığı hallerde görülen bir semptomdur. Genellikle değişik şiddette sarılık kaşıntıya eşlik eder. Karaciğer hastalığına bağlı kaşıntı ciddi boyutlara ulaşabilir, hastanın uyku düzenini, günlük aktivitelerini, toplumla ilişkilerini etkileyerek yaşam kalitelerini düşürebilir. Nadirde olsa depresyona ve hatta intihar girişimlerine kadar götürebilir.
Kaşıntı (tıbbi adıyla pruritus) bir çok nedene bağlı olabilir ve aslında bir hastalık olmayıp bir belirtidir. Kaşıntı 6 haftadan uzun sürdüğünde kronik kaşıntı olarak adlandırılır. Birçok deri hastalığında (cilt kuruluğu, fazla terleme, mantar, uyuz, egzema vb), allerjik hastalıklarda, bağırsak paraziti varlığında, değişik organ sistemi hastalıklarında (böbrek, tiroid, karaciğer, kan hastalıkları, lenfoma, karsinoid sendrom vb), güneş yanıklarında, böcek/sinek ısırması vb hallerde, bazı ilaç ve gıdaların (özellikle kabuklu deniz ürünleri) tüketimi sonrasında vücutta genel veya lokal kaşıntı olabilir. Dolayısıyla her kaşıntının altında bir karaciğer hastalığına bağlı değildir. Karaciğer ve safra yolları hastalıklarında görülen kaşıntı ise genellikle safra yollarında hasarlanma ve buna bağlı olarak safra akımında bozulma ile giden karaciğer hastalıklarında (kolestatik karaciğer hastalıkları ve infiltratif karaciğer hastalıkları) ve karaciğer dışı safra yollarının taş veya tümör gibi nedenlerle tıkandığı hallerde görülen bir semptomdur. Genellikle değişik şiddette sarılık kaşıntıya eşlik eder. Karaciğer hastalığına bağlı kaşıntı ciddi boyutlara ulaşabilir, hastanın uyku düzenini, günlük aktivitelerini, toplumla ilişkilerini etkileyerek yaşam kalitelerini düşürebilir. Nadirde olsa depresyona ve hatta intihar girişimlerine kadar götürebilir.
Kolestatik karaciğer hastalıkları temelde karaciğer içi ve karaciğer dışı (intrahepatik ve ekstrahepatik) safra yolları hastalıkları olmak üzere ikiye ayrılır. Karaciğer içi safra yolu hastalıklarından primer biliyer siroz (PBC) (bkz primer biliyer siroz), hamileliğin intahepatik kolestazı (bkz. gebelikte görülen karaciğer hastalıkları), ailesel intahepatik kolestaz ve Alagille sendromunda (Doğuştan karaciğer içi safra yollarında gelişme geriliğine yüz, göz, omurga ve kalpten çıkan büyük damarlarda anomaliler eşlik eder) kaşıntı daha sık görülmekle birlikte diğer nedenlere bağlı ileri evre kronik karaciğer hastalıklarında da (Hepatit B, C, alkole bağlı karaciğer hastalığı vb.), özellikle siroz geliştiğinde, kaşıntı görülebilir.
Kronik karaciğer hastalıklarında kaşıntının etyolojisi tam olarak bilinmemektedir. Bu konuda bazı hipotezler öne sürülmüştür. Bunlardan biri pruritojenler olarak bilinen maddelerin başlattığı kaşıntıdır. Pruritojenler içinde üzerinde en fazla durulan safra tuzlarıdır. ‘Safra Tuzları Teorisi‘ ne göre kolestatik karaciğer hastalığında kanda biriken safra tuzları deride birikip kaşıntıya neden olmaktadır. Kolestatik hastalıklarda safra akımının iyileştirilmesi veya düzeltilmesiyle ve safra tuzlarının vücuttan atılımını sağlayan ilaçların kullanılmasıyla kaşıntını azalması veya geçmesi bu teoriyi destekler. Karaciğer dışı safra yollarının taş, tümör vb. nedenlere bağlı darlıklarında oluşan kolestazda safra drenajının sağlanması hastalarda kaşıntının önemli ölçüde gerilemesini sağlar. Tüm bunlara rağmen kaşıntının şiddeti ile kandaki safra tuzu konsantrasyonu arasında kesin bir ilişki henüz gösterilememiştir. Bunun dışında kaşıntı normal safra tuzu düzeyine sahip karaciğer hastalarında da görülebilir. Safra içinde bulunan safra tuzu dışındaki başka maddeler de kaşıntıya neden oluyor olabilir.
Histaminin kolestatik kaşıntı sebeplerinden biri olduğu iddia edilmektedir. Kolestatik kaşıntısı olan hastalarda yüksek histamin düzeyleri saptanmıştır fakat histamin konstantrasyonu ile kaşıntı şiddeti arasında bir bağıntı gösterilememiştir. Antihistaminik ilaçlar genellikle karaciğer hastalığındaki kaşıntının tedavisinde etkisizdir. Opiodler, serotonin ve kadın üreme hormonları kaşıntı etiyolojisiyle ilişkilendirilen diğer maddelerdir. Kronik karaciğer hastalarında endojen opioid düzeyinin arttığı gösterilmiştir. Serotoninin kaşıntı hissinin algılanma eşiğini düşürerek kaşıntı oluşumunu uyardığı düşünülmektedir. Serotonin reuptake inhibitörlerinin(Sertraline vb.) karaciğer hastalıklarındaki kaşıntının tedavisinde etkili olduğu bilinmektedir.
Çeşitli karaciğer hastalıklarında kadın üreme hormonlarının kolestatik kaşıntı üzerinde etkili olduğu tespit edilmiştir. Gebelikte görülen gebelik kolestazında kaşıntı kendi kendini sınırlayan ve hamilelikten sonra ortadan kaybolan bir hastalıktır. Ayrıca kadın hastalarda önceden bulunan Primer Biliyer Siroz ve Primer Sklerozan Kolanjit hastalıklarının semptomları hamilelik sırasında yükselen kadın üreme hormonları düzeyi nedeniyle şiddetlenebilmektedir.
Kolestatik kaşıntı ile ilgili son çalışmalarda lysophosphatidic acid (LPA) olarak adlandırılan yeni bir pruritojen (kaşıntı yapıcı madde) tanımlanmıştır. LPA birçok hücre fonksiyonunu etkileyen bir fosfolipittir. Hücrelerde lipofosfolipazı parçalayarak LPA oluşturan ve autotoxin (ATX) olarak bilinen bir enzim bulunur. Kolestatik kaşıntısı olan hastalarda ATX enzimidüzeyi ile birlikte LPA düzeyi de artmaktadır. ATX seviyesindeki artış daha fazla LPA oluşumu nedeniyle kaşıntıya neden olabilir. Mekanizması tam olarak bilinmemekle birlikte bir çekirdek steroid reseptörü olarak bilinen pregnane X (PXR)’in ATX sentezinde rolü olduğu bilinmektedir. Bazı laboratuvar çalışmaları bir PXR antagonisti olan rifampicin’in ATX sentezini azaltarak LPA oluşumunu ve dolayısıyla da kaşıntıyı azalttığını göstermiştir.
 Kolestatik Kaşıntının Tedavisi
Kolestatik Kaşıntının Tedavisi
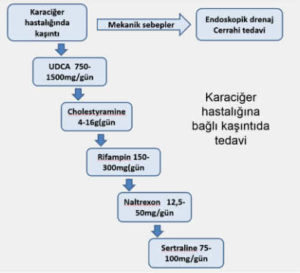
Kaşıntı karaciger hastalıklarında görülebilen ve hastanın yaşam kalitesini ciddi ölçüde etkileyebilen şikayetlerden biridir. Bir çok tedavi seçeneği olmasına rağmen tedavide standard bir protokol halen daha yoktur. Safra taşı ve tümör gibi nedenlere bağlı mekanik tıkanmalara eşlik eden kaşıntı bu nedenlerin uzaklaştırılması sonrasında büyük ölçüde düzelir.
Karaciğer hastalığındaki kaşıntının medikal tedaviside kullanılan ajanlar, kanda safra tuzu düzeyini düşürerek etki eden ilaçlardan rifampicin’e opioid antagonistlerinden antihistaminiklere kadar çok geniş bir yelpaze oluşturur. İlaçlara ilave olarak cilt nemlendiricilerinin kullanılması, cildi irrite edici maddeler ve sıcak ortamlardan kaçınmak kaşıntıyı azaltmada yararlıdır.
Kolestatik hastalıklarda görülen kaşıntıda safra tuzlarını bağırsaklarda bağlayarak emilimlerini azaltan bir ilaç olan cholestyramine genellikle ilk tercih edilen tedavi yöntemidir. Günde 2-3 kez 4g dozunda alındığında kaşıntının şiddetini azaltabilir. Genellikle iyi tolere edilir. Yan etkileri arasında gastrointestinal rahatsızlık hissi, ağızda kötü tat, yağ sindirim bozukluğuna bağlı yağlı-yumuşak dışkılama, uzun süreli kullanımda A,D, E ve K vitamini eksikliği gelişmesi sayılabilir.
Ursodeoxycholic acid (UDCA, ayı safra asidi) primer biliyer siroz tedavisinde etkinliği gösterilmiş bir hidrofilik safra asidir ama diğer karaciğer hastalıklarına bağlı kaşıntıların tedavisinde genellikle etkili değildir. Buna rağmen hamilelikte görülen intrahepatik kolestaz da çok etkili olduğu gösterilmiştir ve hamilelikte kullanımı güvenlidir.
Rifampicin diğer tedavilere rağmen tekrarlayan kaşıntıda etkili olabilecek bir diğer tedavi seçeneğidir. Ancak hepatotoksitesi nedeniyle düzenli olarak kan testleriyle takip gerektirir.
Opioid reseptör antagonistlerinden naloxone ve naltrexone nun kolestatik kaşıntıda etkili olabileceği gösterilmiştir. Bu ilaçların en önemli yan etkisi opioid yoksunluk sendromudur. Bu nedenle bağımlılık oluşturabilecek hastalarda kullanılmamalıdır. Ayrıca akut hepatiti ve karaciğer yetmezliği olan hastalarda kullanılması tavsiye edilmez.
Tedavide denenebilecek diğer bir ilaç selektif serotonin reuptake inhibitorlerinden sertraline dir. Tedaviye dirençli olgularda kullanılabilir.
Yukarıda bahsedilen tedavilere yanıtsız kalan hastalarda nisbeten yeni bir tedavi yöntemi olan ‘Moleculer adsorbent recirculating system’ (albümin diyalizi) uygulaması yapılabilir. Metaanalizler bu diyaliz yönteminin kolestatik kaşıntı tedavisinde çok etkili olduğunu göstermektedir. Buna benzer olarak plazmaferez primer biliyer sirozlu hamile kadınlarda şiddetli kaşıntının tedavisince önerilebilir.
Karaciğer hastalığına bağlı kaşıntıda tedavi algoritması
KAYNAKLAR
Bhalerao A, Mannu GS. Management of Pruritus in Chronic Liver Disease. Dermatology Research and Practice, 2015, Article ID 295891, http://dx.doi.org/10.1155/2015/295891