Prof.Dr.Ahmet Dobrucalı
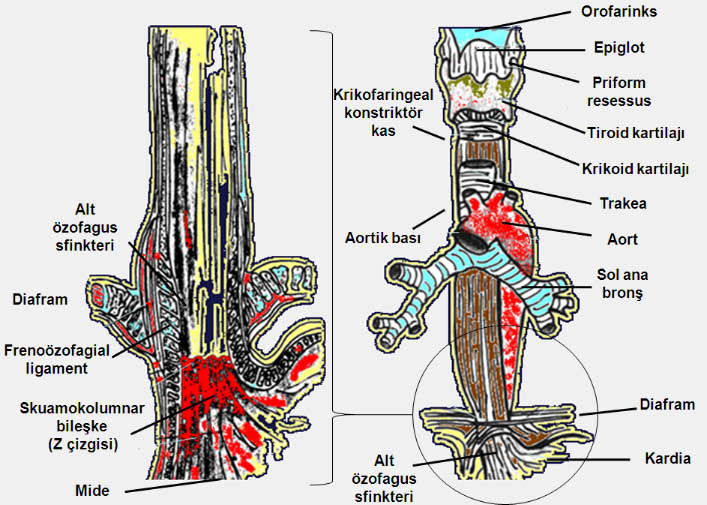
Akalazya, yemek borusunun (özofagus) en iyi bilinen ve tedavisi en yüz güldürücü olan motor fonksiyon bozukluğudur. Akalazya kelime olarak gevşeme güçlüğü anlamına gelmektedir ve yemek borusunun alt ucunda, mide ile birleştiği kısımda bulunan kapakçığın yutma sırasında gevşeyememesi nedeniyle hastalığa bu ad verilmiştir (Bkz. Sindirim sistemi anatomisi). İlk akalazya vakası 1674 yılında Sir Thomas Willis tarafından yayınlanmış ve hasta balina kemiği kullanılarak yapılan dilatasyonla tedavi edilmiştir. Seyrek görülmesine rağmen hemen her gastroenterolog veya cerrahın yılda 2 ila 5 arasında değişebilen sayıda akalazya hastası gördüğü söylenebilir.
Sıklık ve etyopatogenez
Hastalık erkek ve kadınlarda aynı sıklıkta ve daha çok 30-60 yaş aralığında görülür. İnsidensi 0.5-1/100.000, prevalansı ise 7-10/100.000 civarındadır. (İnsidens yeni ortaya çıkan vakaların, prevalans ise mevcut tüm vakaların sayısını gösterir.). Temel lezyon yemek borusunun nöronlarındaki (nöron = sinir hücresi) dejenerasyon ve buna bağlı olarak özofagus cisminde ve alt özofagus sfinkterinde (AÖS) inervasyon kaybıdır. Bunun sonucunda yemek borusunda peristaltik aktivite kaybolur (aperistaltizm), AÖS istirahat basıncı artar ve yutma sırasında sfinkterin gevşemesi zorlaşır. İmmunhistokimyasal çalışmalar akalazyalı hastalarda, normalde AÖS gevşemesini sağlayan vasoaktif intestinal peptit (VİP) ve nitrik oksit (NO) gibi maddelerin aracı olarak rol oynadığı inhibitör nöron aktivitesinde azalma olduğunu göstermiştir.
Akalazyada myenterik nöron kaybı veya hasarına yol açan neden kesin olarak bilinmemekle birlikte bu hastaların serumlarında nöronlara karşı oluşmuş antimyenterik antikorların ( hasta gurubunda %30-90, normal insanlarda %0-43) ve nöronlarda iltihabi hücre infiltrasyonunun (hasta gurubunda %90, normal insanlarda % 0) varlığı, bu hastalarda bazı doku guruplarının daha sık görülmesi (HLA DQw1) (>%80) hastalığın etyopatogenezinde otoimmünitenin rolünü ön plana çıkarmaktadır.
Klinik
Akalazyanın en belirgin klinik bulgusu yutma güçlüğüdür (disfaji) ve hastaların %95 inde bulunur. Yutma güçlüğü ani başlayabileceği gibi genellikle kronik ve tekrarlayıcı özellik gösterir ve hastalığın ilerleyen dönemlerinde devamlı bir hal alır. Bazı hastalar sırta vurma ve ıkınma gibi yutmayı kolaylaştırıcı manevralar geliştirebilirler. Alınan gıdaların ağza geri gelmesi (regürjitasyon) vakaların ¾ ünde görülür. Ağız kokusu bulunabilir. Hastalar iştahları iyi olduğu halde yemek yemekten çekinir hale gelirler ve bu durum kilo kaybına sebep olur. Kısmi kilo kaybı akalazyalı hastaların yaklaşık %60 ında görülen bir bulgudur. Hastaların hemen yarısında göğüs kemiği arkasında aralıklı ağrı ve daha az bir kısmında da yanma ve ekşime hissi bulunur.
Teşhis
Kronik yutma güçlüğü ile başvuran her hastada yapılması gerektiği gibi akalazyalı hastalarda da ilk yapılması gereken inceleme baryumlu yemek borusu filminin çekilmesidir (özefagus pasaj grafisi). Baryumlu grafide baryumun mideye geçişinde gecikme, yemek borusunda genişleme, yemek borusu içinde hava sıvı seviyesi, yemek borusu içinde biriken sıvı içinde yutulan baryumun oluşturduğu yağan kar görünümü, yemek borusunda peristaltik aktivite kaybı, yemek borusunun alt ucunda kuş gagası şeklinde daralma (Bird beak deformity) ve mide hava cebinde kaybolma akalazyalı hastalarda görülebilecek radyolojik bulgulardır. İlerlemiş vakalarda aşırı genişlemiş yemek borusu genişlemiş bir çorabı andırır şekilde geniş ve kıvrımlı bir hal alır (sigmoid özefagus). Bazı hastalarda akciğer grafisinde yemek borusu gölgesinde genişleme ve hava-sıvı seviyesi görülebilir. Endoskopi malinite ve peptik striktür gibi akalazya benzeri belirtiler oluşturabilecek diğer hastalıkların (psödoakalazya – yalancı akalazya) ayırıcı tanısında faydalı bir yöntemdir. 40 yaşın üzerindeki ve/veya hastalık belirtileri kısa sürede gelişen, kısa sürede fazla kilo kaybı olan hastalarda, ailesinde yemek borusu veya mide kanseri varlığı olanlarda, fazla miktarda sigara ve alkol tüketen hastalarda, uzun süreden beri gastroözofagial reflü hastalığı bulunan hastalarda ve baryumlu grafide şüpheli bulguları olan hastalarda üst gastrointestinal sistem endoskopisi mutlaka yapılmalıdır (Bkz. Gastroskopi). Yemek borusunda genişleme ve peristaltizmin olmayışı, mide ve yemek borusunun birleşme kısmından geçişte zorlanma ve yemek borusu içinde gıda artıklarının bulunması akalazya tanısında yardımcı olabilecek endoskopik bulgulardır. Endosonografi ve bilgisayarlı tomografi gerektiğindeayırıcı tanıda kullanılabilecek diğer inceleme yöntemleridir.
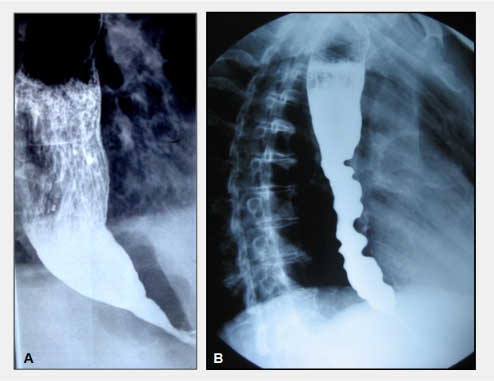
Akalazyada genişlemiş yemek borusu ve yemek borusunun alt ucunda kuş gagası görünümü: A) Klasik (tip-1) akalazya, B)Spastik (tip-3) akalazya
Klinik, radyolojik ve endoskopik bulgular akalazyayı düşündürdüğünde tanı mutlaka manometrik inceleme ile doğrulanmalıdır (Bkz. intraözofagial manometri). Yutma sonrasında yemek borusunda peristaltik aktivitenin oluşmaması ve yemek borusu ile mide arasındaki kapakçığın (Alt özefagus sfinkteri-AÖS) yutma sırasında gevşeyememesi tanı için gerekli olan manometrik bulgulardır. AÖS basıncı yüksek olabilir (>40mmHg).
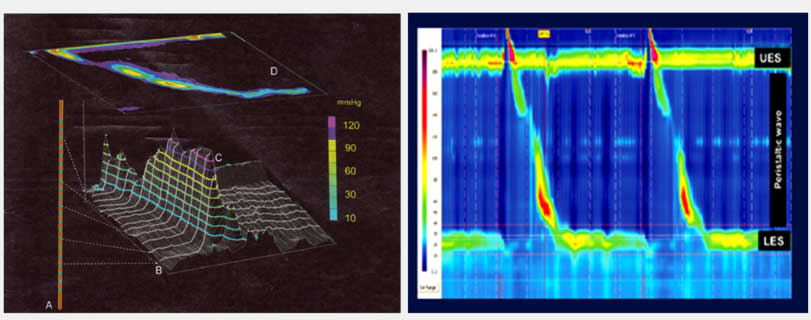
Son yıllarda uygulanmaya başlanan yüksek rezolüsyonlu manometri (HRM) ile akalazya üç alt tipe ayrılmıştır. Tip-1 akalazyada yemek borusunda kasılma yoktur, tip-2 akalazyada yutma sonrasında yemek borusunda eş zamanlı kasılmalar oluşur , tip-3 akalazyada orta ve distal özofagusta uzun süreli ve yüksek amplitüdlü kasılmalar görülür. Bunlar arasında tip-2 akalazya endoskopik balon dilatasyonuna en iyi cevap alınan tiptir.
Yüksek rezolüsyonlu manometri (High resolution manometri) (HRM)
HRM de üç farklı akalazya tipinin görünümü.
Ayırıcı tanı
Yemek borusu ve midenin birleştiği bölgeyi tutan kanserler ve bu bölgeye dışardan bası yapan komşu organ tümörleri akalazyayı taklit edebilir (Bkz. Sindirim sistemi anatomisi). Bu durum sekonder akalazya veya psödoakalazya (yalancı akalazya) olarak adlandırılır. Bu durum özellikle yaşlı ve hastalık belirtileri kısa süre içinde ortaya çıkan hastalarda akla gelmelidir. Psödoakalazya, akalazya kliniği ile başvuran hastaların %3 ünde görülür ve 60 yaş üzerinde bu oran %10 a kadar kadar yükselebilir. Chagas hastalığı daha çok Güney Amerika’da görülen ve Trypanosoma cruzi adlı bir protozoonun (bir çeşit parazit) üriner, gastrointestinal ve solunum sistemindeki sinir ağında kronik harabiyete yol açarak oluşturduğu bir hastalıktır. Amiloidoz, sarkoidoz gibi infiltratif hastalıklar, ailevi veya sporadik viseral nöropati, diyabet, intestinal psödoobstrüksiyon, multipl endokrin neoplaziler, skleroderma, Sjögren sendromu ve gözyaşı yokluğu (alakrima) ile birlikte olan ailevi sürrenal yetersizliği (Triple A sendromu veya Allgrove sendromu) psödoakalazya oluşturabilecek diğer sebepler arasında sayılabilir.
Tedavi
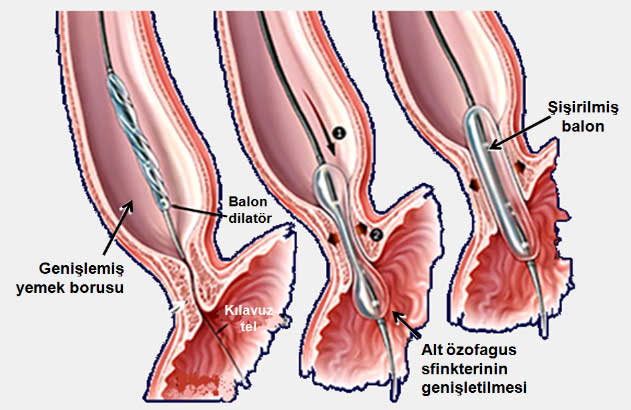
Endoskopik balon dilatasyonu (Pnömatik dilatasyon)
Endoskopide AÖS hizasına yerleştirilen 30-40mm çapındaki dilatasyon balonlarının şişirilmesi ile bu bölgedeki kasların yırtılması (myotomi) esasına dayanır. Bir veya iki kez yapılan pnömatik dilatasyondan sonraki 1.yılda başarı oranı %70-80 civarındadır. Hastaların %30-50 sinde ikinci kez dilatasyona gerek duyulur. Yöntemin iyi bir yanı aynı gün içinde hastanın evine gönderilebilmesidir. Kanama, delinme (perforasyon) (%2-8) ve dilatasyon sonrasında gelişebilen reflü özofajit (%3) pnömatik dilatasyonun başlıca komplikasyonlarıdır. 40 yaş üzerindeki hastalarda balon dilatasyonu daha iyi sonuç vermektedir. İki kez dilatasyondan sonra semptomları tekrarlayan vakalarda alternatif tedavi yöntemlerinin düşünülmesi gerekir. Genç hastalarda 1.dilatasyon sonrasında yeterli düzelme sağlanamadığında cerrahi tedavi düşünülebilir.
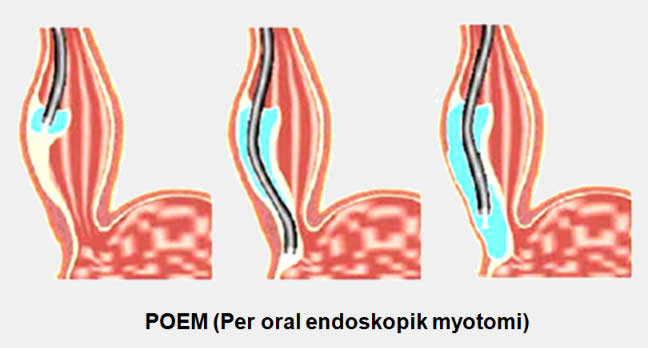
Son yıllarda akalazya yedavisinde uygulanmaya başlanan yeni bir endoskopik yöntem de POEM olarak adlandırılan yöntemdir (Peroral endoskopik myotomi). Bu yöntemde yemek borusunda mukoza altında açılan bir tünel yoluyla alt özofagus sfikteri bölgesine ulaşılarak buradaki kaslar koter yardımıyla kesilir (myotomi). Hastalar genellikle işlem sonrasında evlerine gidebilirler. Yöntem ilk uygulanmaya başlandığında takib eden ilk yıllarda başarı şansı oldukça yüksek olan bir yöntem olarak bildirilmekle birlikte (%90) 5 yıllık süre sonrasında yapılan değerlendirmeler uzun dönemdeki başarı oranının daha düşük olduğunu göstermektedir.
Cerrahi tedavi (Laparoskopik myotomi)
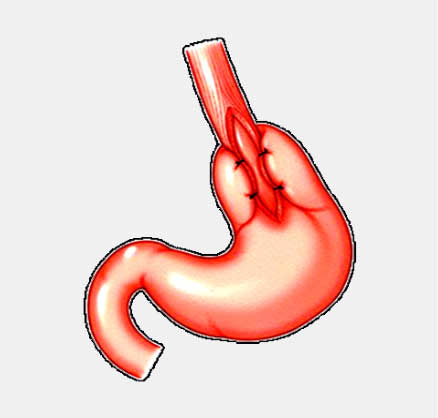
Endoskopik balon dilatasyonu yapıldığı halde yeterli cevap alınamayan hastalarda cerrahi tedavi uygulanmalıdır. 30 yaş altındaki genç hastalarda bir kez dilatasyona cevap alınmayan vakalarda cerrahi tedavi önerilebileceği gibi dilatasyon yapılmadan da doğrudan cerrahi tedavi tavsiye edilebilir. Cerrahi myotomi açık veya laparoskopik olarak yapılabilir.Günümüzde uygulanan cerrahi yöntem laparoskopik modifiye Heller miyotomisi olarak adlandırılır. Cerrahi girişim öncesinde intraözofagial manometrinin mutlaka yapılması gerekir. Gastroözofagial reflüye mani olmak amacıyla genellikle Nissen fundoplikasyonu gibi bir antireflü işlem de myotomiye ilave edilir. Hastaların %90 ı cerrahi tedavi sonrasındaki 1.yılda, %85 i de 5.yılda şikayetsiz kalmaktadır. Cerrahi myotominin önemli bir yan etkisi hastaların %8-10 kadarında cerrahi sonrasında görülebilen gastroözofagial reflü hastalığıdır ve genellikle kronik ilaç tedavisine ihtiyaç duyulur.
Akalazyada Heller myotomisi ve işlem sonrasında gastroözofagial reflüyü
engellemek amacıyla eklenen Nissen fundoplikasyonu
Tıbbi tedavi
Belirtilerin hafif olduğu vakalarda kalsiyum kanal blokerleri (Nifedipin) ve/veya nitratlar (İsosorbid dinitrat) yararlı olabilir. Bu ilaçlar yemek öncesinde yutulduğunda veya dil altına alındığında AÖS basıncını %30-60 oranında düşürmekte ve hastaların bir kısmında (%50-60) semptomatik düzelme elde edilebilmektedir. Uzun süreli kullanımda ilaçlara karşı direnç gelişebilir (tolerans). Baş ağrısı, allerjik reaksiyonlar, kan basıncında düşme (hipotansiyon) ve ödem (bacak ve ayaklarda şişme) oluşturabilirler. Hastalığın erken evresinde hafif derecede şikayetleri olan olan, yemek borusunda genişleme saptanmayan, pnömatik dilatasyon ve cerrahi tedaviye aday olamayacak, pnömatik dilatasyon, cerrahi tedavi veya botulinum toxin enjeksiyonuna yeterli cevap vermeyen ve girişimsel tedavileri kabul etmeyen hastalarda medikal tedavi düşünülmelidir. Son yıllada bu amaçla sildenafil (Viagra) ile daha başarılı sonuçlar alınabildiği bildirilmektedir.
Botulinium toksin enjeksiyonu (Botox- Bx)
Bx motor nöron terminalinde mediatör aktivitesini bloke etmek suretiyle AÖS bölgesindeki kasların tonüsünü ve dolayısıyla da AÖS basıncını düşürerek yutma güçlüğünü azaltır. Yani AÖS bölgesindeki kaslarda bir tür geçici felç oluşması sağlanır. AÖS basıncı üzerindeki etkisi değişkendir (%0-50). Hastaların yarısında enjeksiyondan sonraki 6 ayda, %80 inde de 12.ayda ilacın etkisi kaybolmaktadır. Enjeksiyonun genellikle bir yıl ara ile tekrarlanması gerekmektedir. İşlem sonrasında göğüs ağrısı, yemek borusu çevresindeki dokularda inflamasyon ve deri döküntüleri görülebilir. Yaşlı ve göğüs ağrısı ile birlikte olan akalazyalı hastalarda Bx tedavisine daha iyi yanıt alınmaktadır. Psödoakalazya vakalarında da Bx enjeksiyonuna kısa süreli de olsa geçici bir yanıt alınabileceği unutulmamalıdır.
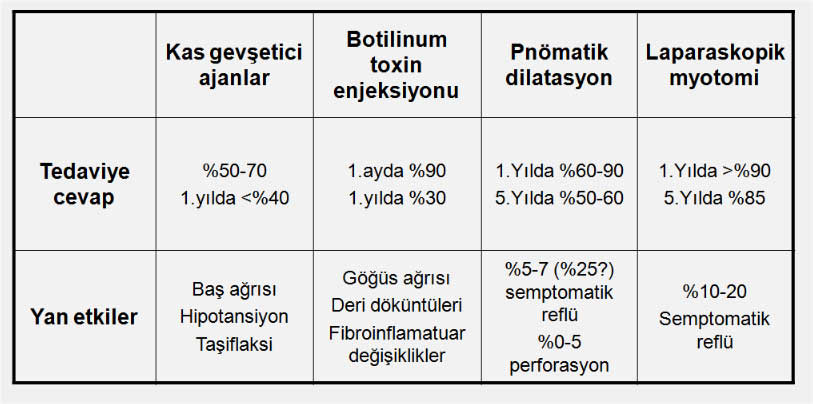 Akalazyada uygulanan tedavi yöntemlerinde etkinliğin ve yan etkilerin karşılaştırılması
Akalazyada uygulanan tedavi yöntemlerinde etkinliğin ve yan etkilerin karşılaştırılması
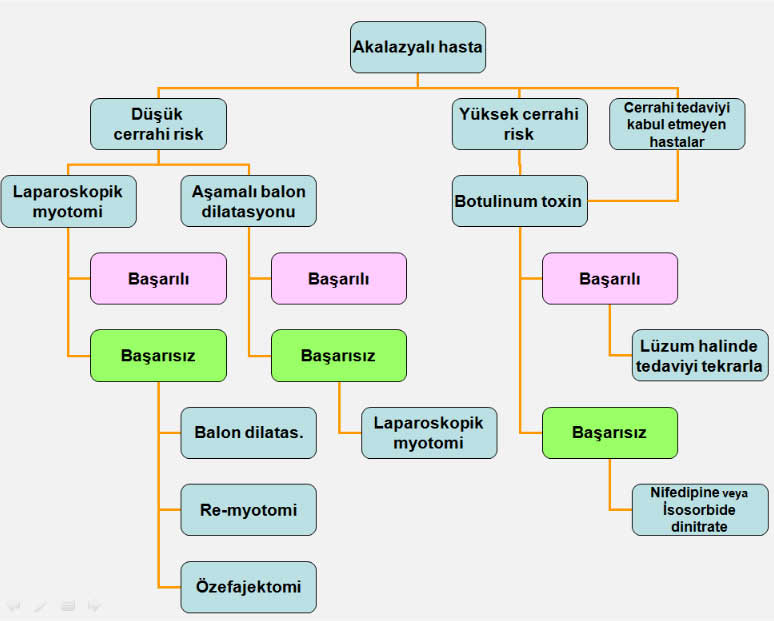
Akalazyada tedavi algoritmi
KAYNAKLAR
1-Dobrucali A, Erzin Y, Tuncer M, Dirican A.Long-term results of graded pneumatic dilatation under endoscopic guidance in patients with primary esophageal achalasia.World J Gastroenterol. 2004;10:3322-7.
2- O’Neill OM, Johnston BT, Coleman HG Achalasia: a review of clinical diagnosis, epidemiology, treatment and outcomes.World J Gastroenterol. 2013;21:19:5806-12.
3- Chuah SK, Chiu CH, Tai WC, Lee JH, Lu HI, Changchien CS, Tseng PH, Wu KL.Current status in the treatment options for esophageal achalasia.World J Gastroenterol. 2013 ; 7;19):5421-9.
4- Friedel D, Modayil R, Iqbal S, Grendell JH, Stavropoulos SN.Per-oral endoscopic myotomy for achalasia: An American perspective. World J Gastrointest Endosc. 2013 ;16;5:420-7.
5- Ju Yup Lee1, Nayoung Kim1,2*, Sung Eun Kim3, Yoon Jin Choi1. Clinical Characteristics and Treatment Outcomes of 3 Subtypes of Achalasia According to the Chicago Classification in a Tertiary Institute in Korea.J Neurogastroenterol Motil 2013; 19: 485-494.